Le monoxyde de carbone (CO) en détail
Contenu
- Qu’est-ce que le CO (monoxyde de carbone)?
- D’ou provient le monoxyde de carbone (CO)?
- Quels sont les modes d’absorption et d’élimination du monoxyde de carbone?
- Comment agit le monoxyde de carbone sur l’organisme?
- Quelles sont les concentrations toxiques de monoxyde de carbone?
- Comment mesure-t-on le taux de monoxyde de carbone?
- Comment traite-t-on une intoxication au monoxyde de carbone?
Qu’est-ce que le CO (monoxyde de carbone)?

Propriétés physiques
Le monoxyde de carbone (CO) est un gaz incolore, inodore, un peu plus léger que l’air. Sa densité est de 0,968 alors que celle de l’air est de 1. Cette différence est en pratique négligeable, le CO se mélange à peu près complètement à l’air.
Le CO forme des mélanges explosifs avec l’air mais cela ne se produit qu’à une concentration plusieurs fois mortelle (entre 12,5 à 74,2 %). Lorsque le CO s’accumule dans un espace clos en cas d’incendie, le danger d’explosion est réel.
Propriétés chimiques
L’monoxyde de carbone est un composé métastable à température et à pression ambiantes. Il réagit avec certains métaux (nickel, fer, cobalt, manganèse, chrome) et forme des composés d’addition peu stables et très toxiques: les métaux carbonyles.
Dans l’air, le CO persiste longtemps et ne se décompose pas spontanément.
D’ou provient le monoxyde de carbone (CO)?
Sources domestiques
La combustion normale d’un combustible carboné (bois, charbon, gaz naturel, gaz butane, mazout de chauffage) libère du CO2. Lorsque l’apport d’oxygène est insuffisant, la combustion est incomplète et il y a formation de monoxyde de carbone (CO).
Dans les habitations, les principales sources de CO sont les foyers utilisant un combustible carboné (bois, charbon, gaz, pétrole…) que ce soit des appareils de chauffage, de production d’eau chaude, un four ou une cuisinière.
Les gaz brûlés émis par ces appareils contiennent toujours une petite quantité de CO parce que la combustion n’est jamais tout à fait complète.
La quantité de CO qui se dégage est influencée par l’apport d’air frais (ventilation) et l’évacuation des gaz brûlés (cheminée). Pour une combustion efficace, il faut que l’appareil soit correctement installé et les brûleurs bien réglés. Un usage inapproprié ou un entretien insuffisant peuvent également conduire à la formation de CO.
Un appareil utilisant un combustible carboné non raccordé à une cheminée va libérer les gaz brûlés directement dans l’habitation. C’est le cas par exemple des poêles à pétrole mobiles, des foyers au bioéthanol ou d’un barbecue utilisé à l’intérieur.
Sources liées au trafic
Les véhicules à moteur sont une source importante de CO. La teneur en CO des gaz d’échappement des voitures et des camions varie de 0,1 à 8 % et peut même atteindre 30 % dans des cas extrêmes. Les gaz d’échappement des locomotives à diesel, des bateaux et des avions contiennent également du CO.
Dans des conditions particulières, la circulation peut mener à des intoxications graves par exemple lorsque de nombreux véhicules quittent au même moment un parking souterrain après une manifestation ou lorsque les files s’allongent dans un tunnel mal ventilé.
Les circuits de karting couverts présentent un risque particulier parce que les moteurs à essence des karts tournent en milieu fermé.
Les incendies
Un incendie s’accompagne toujours d’un important dégagement de CO.
Ce sont les feux couvants qui libèrent le plus de CO: le taux de CO peut s’élever jusqu’au seuil d’explosivité et une explosion peut survenir à l’ouverture du bâtiment en feu.
Le tabac
Le tabagisme est également une source non négligeable de CO. Un fumeur qui consomme un paquet de cigarettes par jour peut avoir des taux de carboxyhémoglobine (HbCO) compris entre 5 et 6 % et s’il en consomme deux ou trois par jour, les taux d’HbCO peuvent atteindre 7 à 9 %. Nous avons même eu connaissance du cas d’un patient psychiatrique, confiné dans sa chambre et qui fumait 4 paquets de cigarettes par jour dont le taux d’HbCO était de 25 % !
Fumer la pipe à eau (chicha, narguilé) peut entraîner une sérieuse intoxication au CO. On a mesuré des taux de carboxyhémoglobine de 21 % à 32 % chez les fumeurs de pipe à eau. La fumée d’une pipe à eau contient plus de CO que la fumée de cigarette et elle s’inhale plus facilement en raison d’une température plus basse. L’exposition à la fumée est également plus intense. En terme d’exposition au CO, une séance de quelques heures équivaut à la consommation d’une cinquantaine de cigarettes.
Sources industrielles
Les raffineries de pétrole, les fabriques de pâte à papier et de noir de carbone, la métallurgie du fer et autres métaux, les industries qui fabriquent du méthanol, de l’acide formique, de l’acide acétique ou des métaux carbonyles sont également de grands producteurs de CO, sans compter les incinérateurs, ou les industries qui produisent du gaz de chauffage. Chez nous, le gaz de chauffage provient de gisements de gaz naturel en Algérie ou aux Pays-Bas. Il est composé essentiellement de méthane et ne contient pas de CO.
Des cas d’intoxication ont été signalés dans des magasins lors de l’utilisation de chariots élévateurs à moteur au diesel ou à essence. Tous les moteurs au diesel ou à essence de machines telles que polisseuses à béton ou asphalteuses fonctionnant dans un espace mal ventilé, comme un bâtiment en construction par exemple, peuvent provoquer des intoxications au CO.
Les granulés de bois (pellets)
Les granulés de bois entreposés dans un milieu fermé peuvent, sans combustion, dégager du CO par oxydation des acides gras présents dans le bois. Plusieurs cas mortels d’intoxication au CO ont été rapportés notamment dans les soutes de bateaux transportant des pellets ou dans des espaces de stockage de pellets destinés à l’alimentation de chaudières.
Sources naturelles
Le CO est produit naturellement par oxydation du méthane dans l’atmosphère et photodissociation du carbone. Les autres sources naturelles du CO sont les océans, les feux de prairies et de forêts, les volcans, les gaz des marais et les orages. La germination des graines et la croissance des semis par action des micro-organismes ainsi que les flotteurs des varechs sont d’autres sources naturelles, plus mineures, de CO.
Sources endogènes
Le CO est produit par l’organisme à l’état physiologique à raison de 10ml/j. Cette production résulte de la dégradation de l’hémoglobine (et d’autres hémoprotéines: myoglobines, cytochromes, catalases, peroxydases,..) sous l’action d’une enzyme, l’oxygénase. L’hème de l’hémoglobine est dégradé en CO et en biliverdine (qui sera ensuite transformée en bilirubine avant d’être excrétée par le foie). En dehors d’un contexte d’intoxication, on retrouve dans le sang des taux de carboxyhémoglobine pouvant aller jusqu’à 4 %. En cas d’anémie hémolytique, ce taux peut s’élever jusqu’à 6%.
Métabolisme de substances exogènes
L’inhalation de produits à base de chlorure de méthylène peut également être une cause d’augmentation des taux de carboxyhémoglobine. En effet, le chlorure de méthylène est métabolisé dans le corps humain en CO. Les taux sanguins sont directement proportionnels à la durée d’exposition et à la concentration de chlorure de méthylène dans l’air (ainsi 250 ppm de chlorure de méthylène inhalé pendant 8 h donne un taux d’HbCO supérieur à 8%).
Quels sont les modes d’absorption et d’élimination du monoxyde de carbone?
Absorption
Le CO inhalé passe dans le sang au niveau des poumons tout comme l’oxygène. Une grande partie du CO absorbé va se fixer à l’hémoglobine dans les globules rouges et former de la carboxyhémoglobine ou HbCO.
Chez la femme enceinte, le CO s’accumule dans le sang du foetus où il peut atteindre une concentration de 10 à 15 % supérieure à la concentration dans le sang maternel.
Elimination
Le CO est éliminé essentiellement par voie pulmonaire. A l’arrêt de l’exposition, l’HbCO se redissocie au niveau pulmonaire et le CO s’élimine progressivement dans l’air expiré.
La demi-vie (T½) du CO, temps mis pour que la concentration d’HbCO dans le sang chute de moitié, est de 3 à 4 h pour un adulte en bonne santé.
L’administration d’oxygène au masque raccourcit la T½ à 30 – 40 minutes et le traitement par oxygène hyperbare la réduit à 15 – 20 minutes.
La demi-vie (T½) du CO chez le foetus est à peu près cinq fois plus longue que la T½ maternelle, le sang fœtal n’ayant pas d’échange pulmonaire direct avec l’air ambiant.
Comment agit le monoxyde de carbone sur l’organisme?
Hémoglobine
Chez l’homme, l’hémoglobine – pigment contenu dans les globules rouges du sang – assure le transport de l’oxygène depuis les poumons jusqu’aux cellules.
La molécule d’hémoglobine se compose de 4 chaînes polypeptidiques (globines) et contient 4 hèmes, chacun porteur d’un atome de fer sur lesquels se fixent les atomes d’oxygène.
L’affinité du CO pour l’hémoglobine est 210 à 260 fois plus forte que celle de l’oxygène. Même présent en quantité infime dans l’air, le CO se liera préférentiellement à l’hémoglobine du sang au lieu de l’oxygène.
- Situation normale: O2 + Hb → O2Hb (oxyhémoglobine).
- Présence de CO: CO + Hb → COHb (carboxyhémoglobine).
Le transport de l’oxygène est perturbé. L’oxygène n’arrive plus jusqu’au cellules qui sont en état d’hypoxie cellulaire.
La quantité de carboxyhémoglobine formée dépend:
- De la concentration de CO dans l’air.
- De la durée d’exposition.
- Du degré d’activité de la victime (plus l’effort physique est intense, plus la respiration est rapide et plus on inhale de CO).
- De l’état de santé de la victime (problèmes cardiaques, affections respiratoires).
La liaison du CO à l’hémoglobine n’entraîne pas seulement une baisse de la quantité d’oxygène transportée par molécule d’hémoglobine. Elle a également un effet indirect par déplacement de la courbe de dissociation de l’oxyhémoglobine.
En présence de CO, la courbe de dissociation de l’oxyhémoglobine en fonction de la pression partielle d’oxygène (pO2) se déplace vers la gauche. Le CO ne prend pas seulement la place de l’oxygène sur l’hémoglobine, il augmente également l’affinité de l’hémoglobine pour l’oxygène et diminue la délivrance d’oxygène au niveau des tissus. La pression partielle d’oxygène (pO2) dans les tissus périphériques doit s’abaisser plus fortement pour que l’hémoglobine libère son oxygène. Ce phénomène aggrave encore le manque d’oxygène au niveau des cellules.
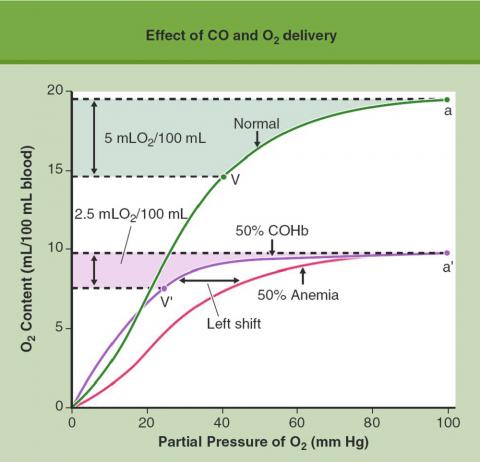
La figure ci-dessus illustre ce double mécanisme: en temps normal, le sang délivre aux tissus 5 ml d’oxygène par 100ml de sang lorsque la pression partielle d’oxygène chute de 60 mm de Hg (de a à V sur la courbe de dissociation de l’oxyhémoglobine).
En cas d’anémie, où le nombre de globules rouges est divisé par deux (diminution de 50% de la capacité de transport), le sang ne délivre aux tissus que 2,5ml d’oxygène par 100ml pour une même chute de la pression partielle d’oxygène de 60 mm de Hg. Lors d’une intoxication au CO avec une carboxyhémoglobinémie de 50%, pour délivrer aux tissus 2,5ml d’oxygène/100ml de sang, il faut que la pression partielle d’oxygène chute de 75 mm de Hg (de a’ à V’).
Diffusion dans les tissus
Le CO gazeux se dissout également dans le plasma et pénètre sous cette forme dans les tissus alors que le CO lié à l’hémoglobine y reste fixé et n’arrive pratiquement pas au niveau cellulaire.
Dans les tissus, le CO se lie aux protéines musculaires (myoglobine). La myoglobine assure le transport d’oxygène dans le cœur et les muscles. La myoglobine a également une plus grande affinité (40x) pour le CO que pour l’oxygène. Comme pour l’hémoglobine, la courbe de dissociation de la myoglobine se déplace vers la gauche en présence de CO.
Dans les cellules, le CO se lie également à la cytochrome- C- oxydase, enzyme qui permet l’oxydation du cytochrome C dans la chaîne respiratoire mitochondriale. Si cette enzyme est bloquée, il y a développement d’un métabolisme anaérobie (sans oxygène) et production d’acide lactique.
Etant donné le blocage de la chaîne respiratoire mitochondriale, il y a production de radicaux libres oxygénés. Lors de la phase de réoxygénation, les radicaux libres oxygénés peuvent produire des lésions cérébrales par peroxydation des lipides membranaires. Ce mécanisme pourrait être à l’origine des lésions cérébrales tardives survenant après une intoxication grave au CO.
Le CO se fixe aussi sur le cytochrome P450 mais les répercussions pathologiques de ce phénomène ne sont pas encore bien connues.
Quelles sont les concentrations toxiques de monoxyde de carbone?
Concentration dans le sang (taux de carboxyhémoglobine – HbCO)
Le sang contient normalement un peu de CO provenant de la dégradation de l’hémoglobine et d’autres hémoprotéines.
Par ailleurs, les fumeurs, et particulièrement les fumeurs de pipe ou de cigare ont habituellement des taux de carboxyhémoglobine plus élevés.
A titre indicatif, nous donnons ci-dessous les valeurs considérées comme normales:
|
Non fumeur: |
COHb 1 – 4 % |
|
Fumeur modéré: |
COHb 5 – 6 % |
|
Grand fumeur: |
COHb 7 – 9 % |
Un taux de carboxyhémoglobine supérieur à ces valeurs signe une intoxication. Attention, un taux normal ne permet pas d’exclure une intoxication: en effet le CO s’élimine spontanément de l’organisme et le taux de carboxyhémoglobine commence à chuter dès que la victime se trouve hors de l’atmosphère toxique. Le pourcentage d’HbCO dépend donc du moment de la prise de sang.
Le pourcentage d’HbCO dans le sang n’est pas un bon critère de gravité de l’intoxication et ne permet pas de décider du traitement nécessaire (oxygène au masque ou oxygène hyperbare). Le CO ne se lie pas uniquement à l’hémoglobine, il pénètre également directement dans les cellules. En cas d’exposition prolongée à de faibles concentrations de CO, le taux d’HbCO peut rester relativement bas alors que le CO s’accumule dans les tissus. C’est la concentration de CO dans les tissus qui va entraîner les lésions ou la mort des cellules et déterminer la gravité de l’intoxication.
Concentrations dans l’air
Le taux habituel de CO dans l’air ambiant est d’environ 0,2 ppm (part par million).
L’Organisation Mondiale de la Santé a défini, pour l’ensemble de la population, y compris les femmes enceintes et les personnes âgées atteintes d’affections cardiaques ou respiratoires (connues ou non), des valeurs de référence considérées comme inoffensives en fonction de la durée de l’exposition:
- 10 mg/m3 (9 ppm) pendant 8 heures.
- 30 mg/m3 (26 ppm) pendant 1 heure.
- 60 mg/m3 (52 ppm) pendant 30 min.
- 100 mg/m3(90 ppm) pendant 15 min.
La gravité d’une intoxication est fonction de la concentration de CO dans l’air et de la durée de l’exposition:
|
CO (ppm) |
% CO dans l’air |
Symptômes |
|
100 |
0,01 |
|
|
200 |
0,02 |
Maux de tête, vertiges, nausées, fatigue. |
|
400 |
0,04 |
Maux de tête intenses, danger de mort après 3 heures. |
|
800 |
0,08 |
Maux de tête, vertiges, nausées. Perte de connaissance en 45 min, décès après 2-3 heures. |
|
1600 |
0,16 |
Symptômes sévères après 20 min, décès endéans l’heure. |
|
3200 |
0,32 |
Maux de tête, vertiges, nausées après 5 min, perte de connaissance après 30 min. |
|
6400 |
0,64 |
Céphalées et vertiges après 1 à 2 min, perte de connaissance après 10-15 min. |
|
12800 |
1,28 |
Perte de connaissance immédiate, décès en 1 à 3 minutes. |
La réglementation du travail définit des valeurs maximales de concentration auxquelles les travailleurs peuvent être exposés sans risques. Elles ne sont valables qu’en milieu de travail. Il faut garder à l’esprit qu’une quantité de CO tolérable pour un travailleur en bonne santé peut déjà représenter un certain danger pour une personne âgée ou pour un enfant.
La TLV-TWA (Threshold Limit Value – Time Weighted Average) représente la concentration moyenne considérée comme inoffensive pour un travailleur qui y est exposé 40 heures par semaine pendant toute sa carrière. Elle est de 20 ppm.
La TLV-C (Threshold Limit Value – Ceiling) représente la valeur plafond qui ne peut jamais être dépassée. Dans le cas du CO, la TLV-C est de 100 ppm.
La TLV-IDHL (Threshold Limit Value – Immediately dangerous for life and health) représente la concentration à partir de laquelle l’évacuation immédiate s‘impose. Bien qu’une évacuation prenne en général moins de 30 minutes, pour des raisons de sécurité, les valeurs TLV-IDHL sont basées sur les effets d’une exposition durant 30 minutes. Elle est de 1.500 ppm dans le cas du CO.
Comment mesure-t-on le taux de monoxyde de carbone?
Lorsque les symptômes et les circonstances font penser à une intoxication au CO, il est important de confirmer le diagnostic par une analyse.
La fiabilité des résultats dépend du soin apporté à la mesure.
En cas de confirmation d’une exposition au CO chez un patient par une de ces méthodes, on peut considérer que les personnes exposées au même endroit et dans les mêmes circonstances sont également intoxiquées.
La mesure d’un taux de CO n’a qu’une valeur diagnostique, elle ne permet pas de décider du traitement le plus approprié (oxygène au masque ou oxygène hyperbare) — d’autres critères sont à cette fin plus pertinents.
Mesure du monoxyde de carbone dans l’air ambiant
Plusieurs types d’appareils permettent de détecter le CO dans l’air. Les pompiers et la plupart des services de secours en disposent. Les appareils les plus perfectionnés permettent d’enregistrer les taux de CO pendant une période plus ou moins longue.
Il existe également des détecteurs de CO à usage domestique. Ils sont en principe conçus pour suivre la concentration de CO dans l’air et donner l’alarme lorsque la concentration de CO dépasse un certain seuil pendant un temps donné. Malheureusement ces détecteurs ne remplissent pas toujours leur fonction.
HbCO dans le sang
Dans la mesure du possible, il vaut mieux faire le prélèvement avant de commencer l’administration d’oxygène. Le tube hépariné doit être bien rempli.
Le dosage de la carboxyhémoglobine se fait par spectrophotométrie. Le résultat est exprimé en pourcentage de carboxyhémoglobine par rapport à l’hémoglobine totale.
On peut également doser le taux de carboxyhémoglobine. Le résultat est alors exprimé en mmol par 100ml ou en ml par 100 ml. Le pourcentage d’HbCO est obtenu en divisant le taux d’HbCO exprimé en mmol par 100 ml par 1,39 x la concentration en hémoglobine (en g/100ml) .
Attention: il n’est pas toujours facile d’interpréter un taux d’HbCO: des taux bas peuvent s’expliquer par l’élimination spontanée du CO: sans administration d’oxygène, le taux de CO baisse de moitié après 4 h. En cas d’administration d’oxygène le taux chute plus rapidement. Il est donc important de mentionner à quel moment le prélèvement a été fait et depuis combien de temps le patient était sous oxygène.
Un taux bas d’HbCO ne permet pas d’exclure le diagnostic: il peut y avoir eu élimination spontanée du CO par l’organisme.
CO dans l’air expiré
On peut estimer le taux de carboxyhémoglobine dans le sang à partir de la concentration du CO dans l’air expiré.
La victime doit inspirer profondément et souffler à fond dans une pochette de mesure. Cette pochette est connectée à une pompe qui propulse une quantité déterminée d’air dans un tube réactif. Si l’air expiré contient du CO, le réactif change de couleur. On peut lire ainsi sur l’échelle gravée sur le tube une estimation directe du taux d’HbCO.
Il existe aussi des appareils qui indiquent directement le taux de carboxyhémoglobine sur un écran.
Intérêt:
Cet examen est intéressant pour le dépistage des victimes en cas d’intoxication collective. Il donne un résultat immédiat et permet un premier tri rapide des victimes.
Limites:
Cette méthode de mesure est peu précise et la victime doit être consciente pour pouvoir souffler dans la pochette.
Le CO-oxymètre de pouls Masimo
Le CO-oxymètre de pouls utilise un système de clip qui se fixe au bout du doigt. La méthode de CO-oxymétrie de pouls repose sur les propriétés spécifiques d’absorption de la lumière des différentes formes d’hémoglobine (oxyhémoglobine, carboxyhémoglobine, méthémoglobine…). L’absorption de la lumière mesurée par les capteurs est transformée en signal électrique et finalement convertie en une valeur de concentration dans le sang d’une forme spécifique d’hémoglobine.
Avantage :
Cette méthode est non invasive et permet le triage des patients même s’ils sont inconscients.
Désavantage:
L’interférence avec de la lumière extérieure peut fausser la mesure. Un doigtier en caoutchouc noir est disponible pour protéger le capteur d’une lumière extérieure mais il n’est pas souvent utilisé. Les valeurs mesurées sont donc souvent peu fiables.
Comment traite-t-on une intoxication au monoxyde de carbone?
Le traitement comprend l’administration d’oxygène à forte concentration.
Oxygène normobare
Il faut donner de l’oxygène le plus rapidement possible, de préférence endéans les 6 heures.
L’oxygène s’administre par un masque ou via un tube endotrachéal à raison d’au moins 12 L/min. Le masque doit être de type “non-rebreather” (pourvu d’un réservoir avec une valve unidirectionelle).
ATTENTION: beaucoup de masques à oxygène même vendus sous l’appellation « non-rebreather mask » ou “high-flow oxygen mask” ont des ouvertures latérales sans valves. Ils ne permettent pas d’administrer de l’oxygène pur et ne sont donc pas recommandés.
La durée du traitement est de préférence de 12 heures avec un minimum de 6 heures. Le patient est évalué après 2 heures. Si les symptômes persistent, on peut envisager un traitement par oxygène hyperbare.
Oxyène hyperbare
L’oxygénothérapie hyperbare (caisson) augmente la quantité d’oxygène cellulaire disponible en augmentant la quantité d’oxygène dissous dans le plasma. De cette façon, les cellules cérébrales et cardiaques reçoivent en quelques minutes suffisamment d’oxygène. L’accélération de la dissociation de la carboxyhémoglobine, bien qu’intéressante, n’est pas le but principal de l’oxygénothérapie hyperbare.
Le traitement par oxygène hyperbare n’est disponible que dans certains hôpitaux équipés d’une chambre ou caisson hyperbare. Cela entraîne souvent un retard important dû au transport du patient. L’oxygénothérapie hyperbare peut entraîner des effets indésirables et n’est pas possible chez tous les patients. Entre autres désagréments, l’oxygénothérapie hyperbare peut entraîner des douleurs dans les oreilles et les sinus et, dans de rares cas, de la claustrophobie, des vomissements ou même une brève crise d’épilepsie.
Normobare ou hyperbare?
La décision de donner de l’oxygène à la pression atmosphérique normale (normobare) ou dans un environnement où la pression est augmentée (hyperbare) dépend de plusieurs facteurs. Le Conseil Belge de l’Oxygénothérapie Hyperbare (ACHOBEL, Advisory Committee for Hyperbaric Oxygen in Belgium) a établi un algorithme pour l’évaluation et le traitement des intoxications au CO. Cliquez sur le lien pour le consulter: https://www.achobel.be/
D’une manière générale on peut dire que les patients ayant perdu connaissance, ou présentant des problèmes neurologiques ou cardiaques objectivés sont référés à un centre d’oxygénothérapie hyperbare. Les femmes enceintes, les enfants de moins de douze ans et les personnes âgées souffrants de maladies chroniques sont plus rapidement référés.
Lorsqu’il y a plusieurs victimes, on peut utiliser les critères suivants:
|
1 point |
2 points |
3 points |
|
|
Patient |
Adulte |
Personne âgée, enfant |
Femme enceinte |
|
Symptômes |
Céphalées, nausées |
Coma, convulsions |
Oedème pulmonaire, choc |
|
% COHb |
> 5% |
> 15% |
> 25% |
|
(CO) air |
300 ppm |
1.000 ppm |
1.500 ppm |
|
Durée d’exposition |
< 1 h |
1 – 5 h |
> 8 h |
Plus la somme des points est élevée plus haute sera la priorité d’un traitement par oxygène hyperbare. Dans tous les cas, les services de secours doivent se mettre préalablement en rapport par téléphone avec le centre hyperbare le plus proche pour discuter des indications et vérifier la disponibilité du caisson.